一般的に、不妊治療を行うときは、タイミング法→人工授精→体外受精とステップアップします。
タイミング法を何回くらい治療したら、次のステップにいけばいいのか?
年齢的に、体外受精を検討した方がいいのかな?
と悩みはありませんか?
この記事では、下記を解説しています。

ステップアップの目安は?

必ず何回で、ステップアップしましょうという、決まりはありません。
下記は、あくまでも目安です。
タイミング法からステップアップ
はじめて、不妊治療をする場合、タイミング法からスタートします。
適切なタイミングで、性交渉ができていれば、50%のカップルは3カ月以内に、75%のカップルは6カ月以内に妊娠すると言われています。
4〜6回チャレンジして妊娠しなければ、人工授精または体外受精を検討しましょう。
※35歳以上の人は、最初から人工授精をすすめられる場合があります。
40歳以上の人は、体外受精をする人もいます。
人工授精からステップアップ
タイミング法で妊娠できなかった場合、ステップアップとして人工授精に進みましょう。
体外受精に比べると、体への負担が少ないことと、治療費が安いです。
通常だと、6回目までで妊娠すると言われています。
35歳頃から卵子の数が減ってくるので、早めに体外受精にステップアップを検討しましょう。
体外受精
タイミング法で妊娠せず、体外受精を選択する人もいます。
下記のような人は、体外受精からスタートすることがあります。
・妻の年齢が35歳以上の人
・卵管の通り道が狭い、またはふさがっている場合
・性機能障害や無精子症などの男性不妊
・AMHの値が低い
タイミング法や人工授精に比べて、通院回数が多くなります。
例えば、採卵をするまで何度か超音波検査や血液検査をして、卵胞の発育を確認します。
状況によっては、明日の⚪︎時に来院してくださいと言われます。
職場の理解や協力が必要になってきます。
不妊治療するということを言いたくない人も、いると思いますが、上司に伝えて協力してもらえる環境を作りたいですね。
下記に当てはまるようでしたら、早めにステップアップをおすすめします。
女性年齢が30代後半の場合
年齢とともに妊娠しづらくなります。
何度もタイミング法や人工授精で治療しているけれど、妊娠しなかった場合、体外受精にステップアップを検討しましょう。
パートナーと相談して、⚪︎回チャレンジして妊娠しなければ、体外受精をするなど回数を決めてもいいと思います。
不妊の原因が女性にある場合

卵管がふさがっていると、タイミング法や人工授精では妊娠の可能性は低いので、体外受精を行うことになります。
生理周期や経血量に異常がある場合、子宮筋腫や子宮内膜症の可能性があります。
自分の体を知るためにも。早めに病院やクリニックに相談しましょう。
不妊の原因が男性にある場合
精子がいない・元気がないなど、精子に問題があり、自然妊娠が難しい場合があります。
性機能障害や無精子症の人は、パートナーとどんな治療をするかを(体外受精するかなど)細かく話し合ってください
不妊治療をするにあたって、回数や金額を決めて行うなど、パートナーと話して治療を行いましょう。
いつステップアップするか迷っていたら、看護師やカウンセラーが、相談にのってくれるような場合もあります。
通院している、病院やクリニックなどで聞いてみましょう。
東京都では、不妊・不育ホットラインがあります。
自治体によって、窓口があるので、「●住んでいる地域● 不妊相談」などで調べてください。
https://www.fukushi.metro.tokyo.lg.jp/kodomo/sodan/h_soudan.html
タイミング法

タイミング法は、基礎体温表や血液検査、超音波検査をして、排卵日を予想します。
妊娠しやすいタイミングは、排卵日付近なので性交渉のする日を指導されます。
生理はきているけれど、排卵していない可能性もあるので、超音波検査で診察します。
生理周期により個人差がありますが、生理10〜12日目くらいに来院して、卵胞の大きさを確認します。(卵胞の発育がゆっくりや育ちにくい場合、卵が育ちやすくなる薬や排卵を促す薬を処方されることがあります。)
〇〇日に性交渉してくださいと、指導されます。
予定日をすぎても、生理がこない場合や、⚪︎日後に、きてくださいと言われたら、来院して妊娠判定をします。
尿検査や血液検査で、妊娠判定します。
人工授精
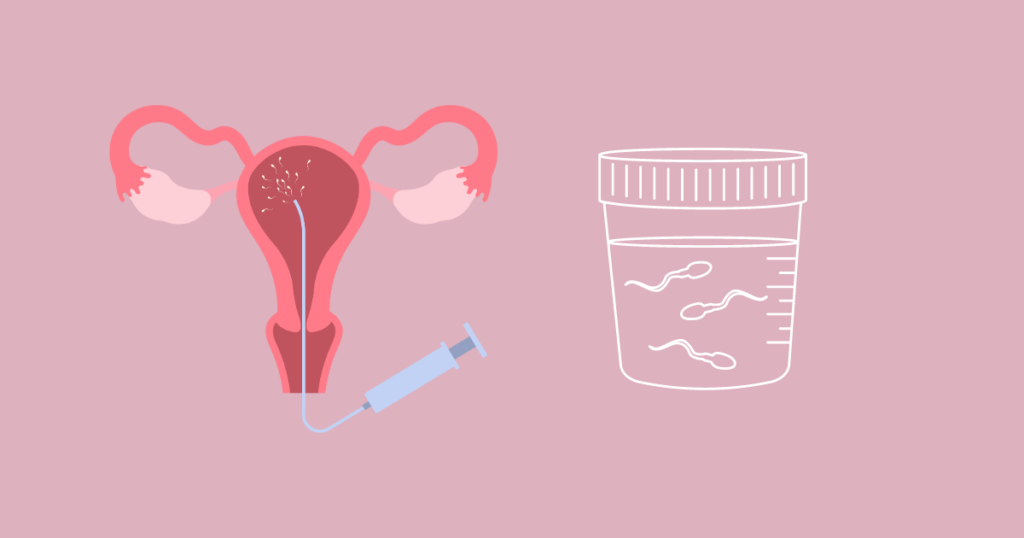
人工授精とは、女性の排卵に合わせて、パートナーの精子を、子宮の入口から細い管(カテーテル)を挿入し、子宮内腔へ精液を直接注入する方法です。
人の手は、加わりますが自然に近い妊娠が期待できます。
下記の人に適しています。
・何度か、タイミング法をしたけれど結果が出ない人
・パートナーが忙しくて、排卵日の前後で性交渉がしづらい。
・フーナーテストの結果がよくない。
・性機能障害やED(勃起不全)だけど、マスターベーションで精子を射精できる。
生理周期により個人差がありますが、生理10〜12日目くらいに来院して、卵胞の大きさを確認します。(卵胞の発育がゆっくりや育ちにくい場合、卵が育ちやすくなる薬や排卵を促す薬を処方されることがあります。)
⚪︎日後に人工授精します。と言われることが多いです。卵胞の発育具合によっては、何度か通院します。
人工授精をする当日に精子を用意する必要がありますので、パートナーの予定も確認しましょう。
精子を、準備します。
自宅か院内(採精室があれば)で採精します。
精子を提出後、培養士が精製し形が良い精子を選びます。
人工授精をします。
内診台にのり、細い管(カテーテル)を使って、精子を子宮の中に直接注入します。
予定日をすぎても、生理がこない場合や、⚪︎日後に来院してくださいと指示があります。
尿検査や血液検査で妊娠判定します。
体外受精・顕微授精

体外受精とは、体の外で卵子とパートナーの精子を受精させて、育った受精卵を子宮に戻す方法です。
排卵日に細い針を使って、卵子を採取します。
薬や注射を使って卵胞(卵子が入っている袋)を、育てます。
卵子を採るときは、細い針を使うので、痛みがあります。(麻酔を使う施設もあります)
下記のような人は、適しています。
・卵管の通り道が狭いやふさがっている
・妻の年齢が35歳以上の場合
・AMH(卵子の数が少ない)の値が低い
・精子に元気がない、または、精子の数が少ない(乏精子症・無精子症)などの男性不妊がある
採卵を希望する、生理3日目(出血が始まった日を1日目と数える)に来院します。
ホルモン値を確認し、採卵周期に適しているかを診察します。
病院やクリニックにより異なりますが、高刺激や低刺激で卵胞を育てるので、薬を処方されることがあります。
生理周期により個人差がありますが、生理10〜12日目くらいに来院して、血液検査や超音波検査で卵胞の大きさを確認します。
順調だと、採卵の日程が決まることがあります。採卵日に、精子が必要となるので、パートナーの予定も確認しましょう。来院が難しい場合、精子を凍結できる病院やクリニックがありますので、医師や看護師に相談してください。
・あまり育ってなかったら、注射や薬を処方されることがあります。
・採卵は、排卵の直前に行うので、⚪︎日後に再度、卵胞の大きさを確認します。場合によっては、連日、来院する可能性もあります。
病院やクリニックにより、麻酔をする・局所麻酔・無麻酔があります。
採卵をして、卵子が採れたら精子と受精させます。
・ふりかけ法:1つの卵子の上に、精子をかけて同じ培養液に入れます。。
・顕微授精(精子の運動率が悪い・数が少ないときに有効な受精方法):卵子の中に1匹だけ精子を注入して受精を手助けします。
・新鮮胚移植(胚を凍結せずに移植する方法)は、採卵から2〜3日後に移植することが多いです。
・融解胚移植(凍結した胚を融解し子宮に戻す方法)は、採卵から5日後が多いです。
※胚を子宮に戻す時は、原則的に1個です。
胚盤胞まで育った胚は、凍結されます。
血液検査や尿検査で、妊娠しているか確認します。
分娩を取り扱っていない病院やクリニックの場合、9週くらいで出産予定の産院に転院になります。
病院やクリニックは、24時間年中無休で採卵をしていませんので、薬で排卵しないように調節しても下記のようなことがあります。
・排卵が終わっていた
・卵胞の中に卵子が入っていない(空砲)
・卵子の育ちがよくない(未成熟)
残念ながら、誰にでも可能性はあります。
まとめ
ステップアップは、できるだけ早めに決断した方が妊娠しやすい場合もあります。
パートナーの意見を聞きつつ、適切なタイミングでステップアップすることが大切です。
自然に授かることが、1番いいのですが妊娠を希望するなら、早めに病院を受診して検査だけでも受けましょう。
参考文献
[1.]村田卓也, 松田美和, 名越一介, 現生児獲得に向けた不妊治療のステップアップフローと治療開始年齢別の治療成績―1施設の1,078症例の実臨床データから, 現代産婦人科Vol.71 No.1, 2022年, pp.149-155, (2024年4月28日取得)

コメント